Hüftarthrose
7 Gründe, warum Ihre Hüft-Therapie den Weg zur OP beschleunigt
Unsere Redaktion hat neue Studiendaten ausgewertet. Das Ergebnis überrascht — und erklärt, warum der Standard-Weg bei Hüftarthrose oft nach hinten losgeht.

Nachts um drei. Wenn die Hüfte keine Ruhe gibt.
Nachts um drei. Sie wälzen sich.
Auf der Seite: ein Stich in der Leiste.
Auf dem Rücken: dumpfer Druck, tief in der Hüfte.
Das Kissen zwischen den Beinen hilft nicht mehr.
Morgens dann das Hochdrücken am Bettrand. Steif. Humpelnd. Die Hüfte braucht Minuten, um in Gang zu kommen.
Und dann — die erste Ibuprofen. Damit der Tag überhaupt beginnen kann.
Neue Studiendaten zeigen, was viele Betroffene zu spät erfahren: Ihr Schmerzmittel könnte genau das Gelenk beschädigen, das es schützen soll.
Der Grund ist paradox:
Das Schmerzmittel schaltet den Alarm ab.
Aber das Feuer im Gelenk brennt noch stärker.
An diesem Punkt steht jeder Hüft-Patient vor einer stillen Entscheidung:
Weg A: Dosis steigern. Magenschutz dazu. Warten, bis der Orthopäde sagt: „Jetzt ist es so weit."
Weg B: Die Strategie ändern. Den Körper von innen versorgen. Die Zeit vor der OP nutzen — statt sie zu verschwenden.
Hier sind 7 Gründe, warum Weg A Ihre Hüfte schneller auf den OP-Tisch bringt — und was die Forschung über Weg B sagt.
1. Ihr Schmerzmittel trocknet den Knorpel aus, den es schützen soll
Ibuprofen ist kein Feind.
Es ist ein Notfallwerkzeug. Wenn die Hüfte nachts so brennt, dass kein Schlaf möglich ist, hat die Tablette ihren Platz.
Das Problem beginnt, wenn aus dem Notfall eine Dauerlösung wird.
Die Salis-Studie (2024) hat über 4.000 Patienten begleitet. Das Ergebnis:
Wer regelmäßig Ibu, Diclofenac und Co. einnimmt, hat ein dreifach höheres Risiko für ein künstliches Gelenk.¹
Die OP-Rate stieg deutlich.
Sogar die Schmerzen nahmen mittelfristig eher zu als ab.
Der Mechanismus:
Diese Mittel hemmen nicht nur den Schmerz.
Sie hemmen auch die Produktion von Proteoglykanen — das sind die Moleküle, die Wasser in Ihrem Knorpel binden.
Sie hemmen um bis zu 86 Prozent.
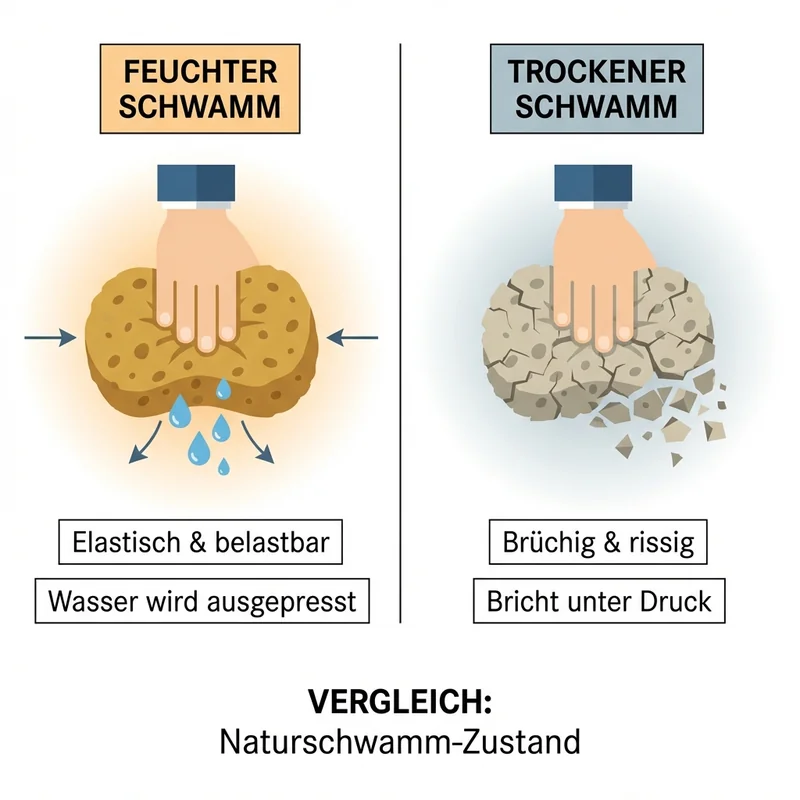
Stellen Sie sich Ihren Knorpel als Schwamm vor.
Proteoglykane sorgen dafür, dass dieser Schwamm elastisch bleibt. Drücken Sie auf einen nassen Schwamm — er federt. Drücken Sie auf einen trockenen — er zerbricht.
Und dann greift die Maskierungsfalle:
Der Schmerz ist weg — also bewegen Sie sich wie gewohnt. Aber unter der Oberfläche läuft ein trockener Knorpel unter Volllast.
Wir sagen nicht: Werfen Sie Ihre Tabletten weg.
Wir sagen: Stellen Sie sich vor, Sie bräuchten nur noch die Hälfte.
Aber die Schmerztablette ist nur der Anfang. Denn sie zieht eine Kettenreaktion nach sich, die Sie in immer mehr Medikamente treibt.
2. Wie die Tabletten das nächste Problem erzeugen
Es ist ein Dominoeffekt.
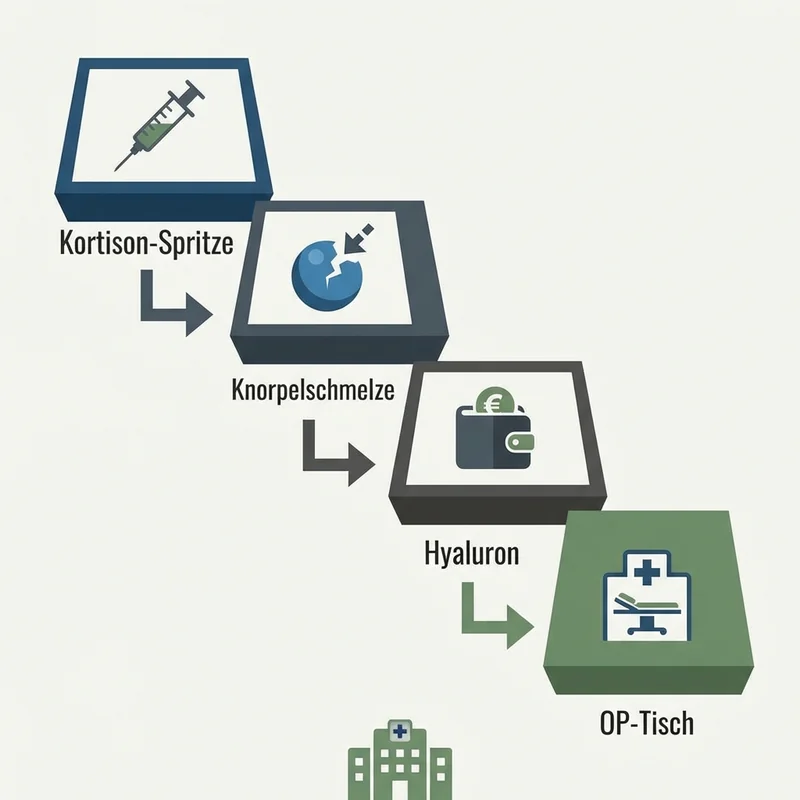
Die Medikamenten-Kaskade: Von der ersten Ibuprofen bis zum OP-Tisch.
Stufe 1: Ibuprofen zerstört Ihre Magenschleimhaut.
Also verschreibt Ihr Arzt Pantoprazol. Aber dieser Magenschutz blockiert die Aufnahme von Calcium.
Die Folge: Ihre Knochendichte sinkt.
Das Hüftbruch-Risiko steigt um 30 bis 50 Prozent.²
Stufe 2: Die Kortison-Spritze — schnelle Erleichterung, schnellerer Verfall.
Eine Studie im JAMA: Doppelt so viel Knorpelverlust bei Kortison. Bei null Schmerzunterschied.³
Sie fühlen Erleichterung. Im Gelenk schmilzt der Knorpel doppelt so schnell.

JAMA-Studie, 140 Patienten, 2 Jahre: Doppelt so viel Schaden — null Nutzen.³
Stufe 3: Hyaluron-Spritzen — teuer, aber wirkungslos.
Die größte Analyse: 169 Studien, über 21.000 Patienten.⁴
Ergebnis: Hyaluron wirkt nicht besser als Kochsalzlösung.
Kostenpunkt: 250 bis 800 Euro pro Spritze.
Das Resultat dieser Spirale:
Sie nehmen immer mehr Tabletten — ohne dass sich etwas verbessert.
Ibuprofen trocknet den Knorpel aus.
Der Magenschutz schwächt die Knochen.
Kortison beschleunigt den Verfall.
Hyaluron wirkt wie Kochsalz.
Die OP rückt näher.
An diesem Punkt glauben viele: „Meine Hüfte ist eben am Ende." Aber stimmt das wirklich?
3. Warum Verschleiß kein Schicksal sein muss
„Das ist der Verschleiß. Das kommt mit dem Alter."
Diesen Satz hören die meisten Hüft-Patienten irgendwann.
Er klingt endgültig. Er erzeugt Resignation.
Aber er ist — in dieser Absolutheit — falsch.
Ihre Knorpelzellen sind in den meisten Fällen nicht tot.
Sie sind unterversorgt.
Der Unterschied ist entscheidend.
CTX-II ist ein Labormarker, der Knorpelabbau misst.
Kein subjektives Empfinden — ein Blutwert.
In einer Studie sank dieser Marker um 17 Prozent. In einer Woche.⁵
Das heißt nicht, dass der Knorpel nachwächst. Das wäre übertrieben.
Aber es heißt: Der Knorpel, der noch da ist, kann besser versorgt werden.
Die Studien zeigen: weniger Schmerz, mehr Beweglichkeit, langsamerer Abbau.
Die Frage ist nicht, ob Sie den Zustand von vor 20 Jahren wiederherstellen.
Die Frage ist, ob Sie das, was da ist, schützen — oder weiter austrocknen lassen.
Aber warum funktionieren dann die meisten Gelenkprodukte nicht? Die Antwort erklärt, warum Stiftung Warentest fast alle durchfallen lässt.
4. Warum Glucosamin allein scheitert
Stiftung Warentest hat 2024 insgesamt 18 Gelenkpräparate bewertet.
Keines schnitt gut ab.
Aber das Problem war nie die Kategorie. Es war der Ansatz.
Die meisten Produkte kippen Bausteine auf eine Baustelle: Glucosamin, Chondroitin, ein bisschen Kollagen.
Klingt logisch. Ist es aber nicht.
Denn Sie können kein Haus renovieren, solange es brennt.

Der Standard-Ansatz: Baumaterial ins Feuer. Die Alternative: Erst löschen, dann aufbauen.
Genau das versuchen diese Produkte: Baumaterial liefern in ein Gelenk, das noch aktiv entzündet ist.
Die GAIT-Studie zeigt es deutlich:
Glucosamin allein: Kein Unterschied zu Placebo.⁶
Aber in Kombination, bei moderaten Schmerzen: 79 Prozent Erfolgsrate.
Die Lektion: Einzelstoffe reichen nicht. Die Reihenfolge entscheidet.
Was funktioniert:
- Erst die Entzündung senken — biologisch, ohne den Knorpel auszutrocknen.
- Dann den Knorpel versorgen — mit Material, das der Körper erkennt.
Wirkstoffe wie Hagebutte, Astaxanthin und Omega-3 senken die Entzündung messbar.
82 Prozent berichten Schmerzlinderung nach drei Wochen — und keiner musste die Schmerzmitteldosis erhöhen.⁷ ⁸
Das ist die Feuerwehr. Sie löscht den Brand.
Eierschalenmembran liefert über 500 natürliche Glykoproteine — in einer Zusammensetzung, die menschlichem Knorpel ähnelt.
Ergebnis: Bis zu 72 Prozent weniger Schmerz nach 30 Tagen.⁹
Das ist der Architekt. Er versorgt, was der Brand beschädigt hat.
Isoliertes Glucosamin in ein entzündetes Gelenk zu schicken ist wie Tapezieren in einem brennenden Haus. Also: Erst löschen. Dann versorgen. In dieser Reihenfolge.
Diese Logik erklärt auch, warum viele Betroffene ausgerechnet dann am meisten leiden, wenn sie sich am wenigsten bewegen: nachts.
5. Warum Ihre Hüfte im Liegen am lautesten schreit
75 Prozent aller Hüftarthrose-Patienten berichten über nächtliche Schmerzen.
Das ist kein Randphänomen. Es ist die Regel.

Warum ausgerechnet nachts?
Erstens: Ihr Cortisol-Spiegel — Ihr stärkstes körpereigenes Schmerzmittel — fällt ab. Gleichzeitig fährt Ihr Körper die Entzündung hoch.
Zweitens: Im Liegen puffert keine Muskulatur. Auf der betroffenen Seite drückt das Körpergewicht direkt auf die gereizte Hüfte. Auf der anderen Seite zieht das kranke Bein an der Gelenkkapsel.
Und drittens: Je länger der Nachtschmerz anhält, desto empfindlicher wird Ihr gesamtes Nervensystem. Deshalb wirkt die Tablette nachts oft schlechter als tagsüber.
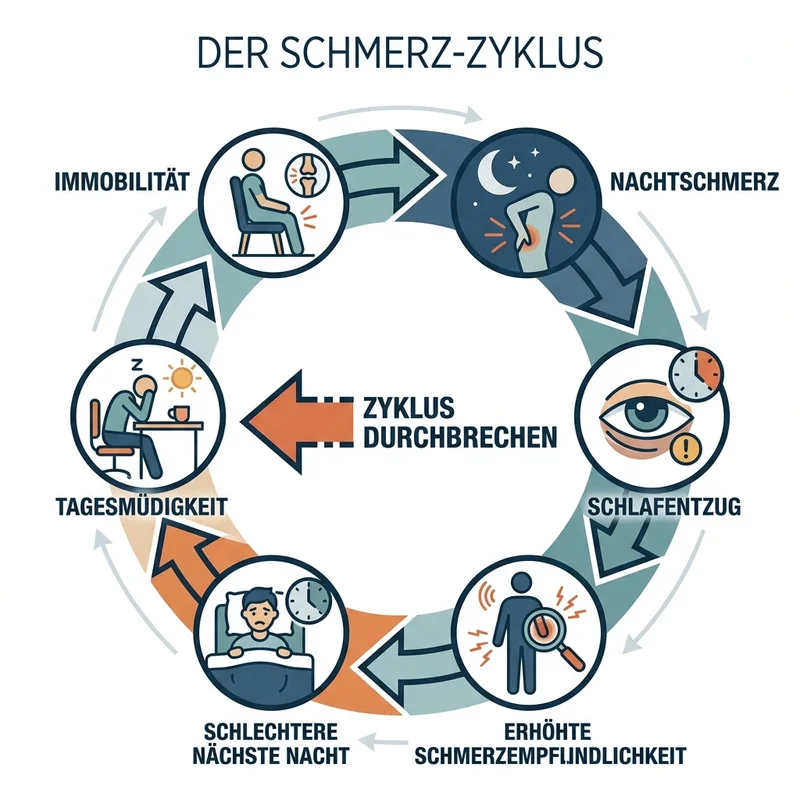
Der Teufelskreis: Nachtschmerz → Schlafentzug → höhere Schmerzempfindlichkeit → schlimmere Nacht. Hier ansetzen: Entzündung senken + Versorgung von innen.
Was nachts hilft:
Wenn die Entzündung biologisch gesenkt wird — und das Gewebe von innen versorgt — hat der Körper die Chance, sich nachts zu erholen statt zu verschlechtern.
Über den Blutkreislauf. Auch im Schlaf.
„Rückblickend war das Schlimmste der Schlafmangel."
— Patient, 67
Und dann ist da noch ein Punkt, den jeder kennt, der jahrelang Ibuprofen genommen hat.
6. Das Ende der Tabletten-Spirale: Magendurchbruch und Co.
Sie nehmen Ibuprofen gegen den Schmerz.
Pantoprazol für den Magen.
Calcium für die Knochen, weil der Magenschutz die Aufnahme stört.
Und irgendwann wissen Sie nicht mehr, welche Tablette gegen welche Nebenwirkung ist.
Die natürlichen Wirkstoffe — Hagebutte, Astaxanthin, Omega-3, Eierschalenmembran — zeigten in den klinischen Studien null ernsthafte Nebenwirkungen.
Kein Magen-Risiko.
Keine Knochenschwächung.
Hinweis: Bei einer Ei-Allergie vorher den Arzt fragen.
Für alle anderen gilt: Eine Kapsel. Keine Gegenspieler.
Bleibt die entscheidende Frage: Wie schnell wirkt das — und wie lange muss ich das nehmen?
7. Was Sie wann erwarten können — die Zeitlinie
Wir könnten sagen: Nach 7 Tagen sind Sie schmerzfrei.
Das wäre aber falsch.
Was die Studien zeigen:
Erste Woche: Der Knorpelabbau-Marker sinkt messbar. Das Einrosten am Morgen wird oft als erstes besser.⁵
Woche 3: 8 von 10 Teilnehmern berichten über spürbare Schmerzlinderung.⁷
Nach 30 Tagen: Bis zu 72 Prozent weniger Schmerz. Deutlich mehr Beweglichkeit.⁹
Nach 90 Tagen: Der empfohlene Zeitraum, um den vollen Versorgungseffekt zu sehen.
Arthrose ist keine Erkältung.
Der Knorpel baut sich nicht in einer Woche um.
Aber die Richtung ändert sich in der ersten Woche.
Bei unserer Recherche sind wir auf eines der ersten Präparate gestoßen, das diese Logik — erst Entzündung senken, dann Knorpel versorgen — tatsächlich in einer Formel vereint: Gelexobel.
Zur Einordnung: Eine Hyaluron-Spritze kostet 250 bis 800 Euro — für einen Effekt, der in der größten Analyse nicht besser war als Kochsalzlösung.
Die 3-Monats-Kur kostet weniger als eine einzige dieser Spritzen.
Die 90-Tage-Kur für Ihre Hüfte
Schmerzmittel lösen das Problem nicht.
Isolierte Einzelstoffe reichen nicht.
Erst löschen, dann aufbauen — die Reihenfolge entscheidet.

90 Tage testen. Kein Ergebnis? Geld zurück. Ohne Fragen. Ohne Formulare.
Quellenverzeichnis
¹ Salis Z et al.: Association of NSAID use with joint replacement. Scientific Reports, 2024.
² Poly TN et al.: PPI and risk of hip fracture. Osteoporosis Int, 2019.
³ McAlindon TE et al.: Intra-articular Triamcinolone vs Saline. JAMA, 2017.
⁴ Pereira TV et al.: Viscosupplementation for knee osteoarthritis. BMJ, 2022.
⁵ Garcia-Muñoz AM et al.: Eggshell membrane and CTX-II marker. Nutrients, 2024.
⁶ Clegg DO et al.: Glucosamine for painful knee osteoarthritis (GAIT). NEJM, 2006.
⁷ Christensen R et al.: Rosa canina meta-analysis. Osteoarthritis & Cartilage, 2008.
⁸ Winther K et al.: Rose-hip reduces symptoms of osteoarthritis. Scand J Rheumatol, 2005.
⁹ Ruff KJ et al.: Eggshell membrane for joint disorders. Clinical Interventions in Aging, 2009.
Dieser Beitrag enthält eine Produktempfehlung. Die Redaktion recherchiert unabhängig. Das Produkt ersetzt keine ärztliche Behandlung.

